Pitajte doktora >>
Anatomija zgloba kolena
Zglob kolena (articulatio genus) jedan je od najkompleksnijih zglobova u ljudskom telu. Omugućava pokrete pregibanja (flexio), opružanja (extensio) i ograničene pokrete spoljašnjeg i unutrašnjeg obrtanja (rotatio). Čine ga tri kosti sa svojim zglobnim površinama: butna kost (femur), golenjača (tibia) i čašica (patella). Zglobne površine ove tri kosti obuhvaćene su čvrstom vezivnom opnom, tzv. zglobnom čahurom (capsula articularis) koja daje čvrstinu zglobu kolena, a istovremeno dozvoljava i pokrete unutar normalnih granica za ovaj zglob. Zglobnu čahuru, sa spoljašnje strane, pojačavaju zglobne veze (ligamenta): prednja, čašična veza (lig. patellae), bočne, spoljašnja (lig. collaterale fibulare) i unutrašnja (lig. collaterale tibiale), i zadnje veze koje predstavljaju pojačanja tetiva okolnih mišića. Unutar same zglobne šupljine nalaze se dve snažne ukrštene veze, prednja (lig. cruciatum anterius) i zadnja (lig. cruciatum posterius), koje direktno povezuju zglobne površine butne kosti i golenjače.
Povreda prednjeg ukrštenog ligamenta (LCA)
LCA (lig. cruciatum anterius) predstavlja osnovu za funkciju mišića kvadricepsa. Povreda ove veze najčešća je ligamentarna povreda u sportu, a nažalost i jedna od najtežih. Činjenica da ovaj ligament održava stabilnost kolena tako što direktno povezuje dve kosti, bez potpore zglobne kapsule, ide u prilog ozbiljnosti rupture LCA.
Kako nastaje povreda?
 U čak 80% slučajeva ruptura je rezultat nekontakne povrede. Česti su slučajevi da sportista samo padne u sred utakmice iako oko njega nema nikoga od protivničkih igrača. Mehanizam povrede je najčešće tzv. valgus-spoljašnja rotacija kada stopalo ostane fiksirano za podlogu, a istovremeno dođe do prekomerne rotacije u zglobu kolena. U ređim slučajevima do povrede ovog ligamenta može doći usled forsirane hiperekstenzije kolena. Ruptura može biti parcijalna ili potpuna, a nažalost, veoma često je udružena sa povredama drugih ligamenata (najčešće je u pitanju lig. collaterale tibiale), kapsule, hrskavice ili meniskusa. Pri samom povređivanju može se čuti zvučni fenomen ”klik” ili ”pop”, a sportisti najčešće navode da su osetili ”kako je nešto puklo u kolenu”, da su imali osećaj ”kao kada se prelomi štapić”…
U čak 80% slučajeva ruptura je rezultat nekontakne povrede. Česti su slučajevi da sportista samo padne u sred utakmice iako oko njega nema nikoga od protivničkih igrača. Mehanizam povrede je najčešće tzv. valgus-spoljašnja rotacija kada stopalo ostane fiksirano za podlogu, a istovremeno dođe do prekomerne rotacije u zglobu kolena. U ređim slučajevima do povrede ovog ligamenta može doći usled forsirane hiperekstenzije kolena. Ruptura može biti parcijalna ili potpuna, a nažalost, veoma često je udružena sa povredama drugih ligamenata (najčešće je u pitanju lig. collaterale tibiale), kapsule, hrskavice ili meniskusa. Pri samom povređivanju može se čuti zvučni fenomen ”klik” ili ”pop”, a sportisti najčešće navode da su osetili ”kako je nešto puklo u kolenu”, da su imali osećaj ”kao kada se prelomi štapić”…
Postavljanje dijagnoze
Ruptura LCA je klinička dijagnoza. Fizikalnim pregledom se može uočiti intezivni otok kolena (hemartros-izliv krvi u zglob). Ukoliko pritisak prstom u predelu otoka ostavlja udubljenje (tzv. testasti otok) i ukoliko je koleno ”toplo”, može se pretpostaviti da je došlo do rupture neke od veza kolena, koja je prouzrokovala izliv krvi u sam zglob. Pozitivni Lahmanov test, test prednje fioke i pivot shift test su prisutni kod povređenog sportiste. Ovim testovima se dokazuje nestabilnost zgloba kolena koja je nastala usled rupture LCA. Međutim, ukoliko je izliv krvi u koleno previše velik i ukoliko su bolovi intezivni ove testove nije moguće izvesti u akutnoj fazi povrede. NMR (magnetna rezonanca) jedna je od mogućih dijagnostičkih metoda, ali klinički pregled ipak ima prednost u postavljanju konačne dijagnoze. Česti su slučajevi da NMR pokaže jedno, a pri ”otvaranju” kolena ortoped vidi nešto sasvim drugo. Definitivna dijagnoza postavlja se artroskopijim, hirurškom intervencijom koja se izvodi u lokalnoj anesteziji, pri čemu se u zglobnu šupljinu uvodi mikroskop kojim se tačno vidi koji elementi kolena su oštećeni.
Lečenje i povratak na teren
U akutnoj fazi povrede primenjuje se RICE metoda (R-rest, I-ice, C-compression, E-elevation). Ruptura LCA zahteva hirurško lečenje (rekonstrukcija LCA), nakon čega sledi duga i intezivna rehabilitacija (6-12 meseci). Za svakog sportistu sa ovakvom povredom rehabilitacija predstavlja ”najbitnije i najteže pripreme u karijeri”. Potpuni povratak na teren moguć je tek nakon dobijanja punog opsega pokreta u zglobu kolena, kao i vraćanja mišića kvadricepsa u prvobitno stanje u smislu mase, snage i izdržljivosti. Ukoliko se zna da dugotrajna imobilizacija i bolovi nakon hirurške intervencije dovode do ”skraćenja” svih pripoja i veza u zglobu kolena, a sama nemogućnost korišćenja povređenog ekstremiteta do ozbiljne atrofije mišića, onda se može prepostaviti koliko je težak povratak na teren posle ovakve povrede.
Povreda zadnjeg ukrštenog ligamenta (LCP)
LCP predstavlja osnovu za dejstvo mišića zadnje lože. Povreda ovog ligamenta je znatno ređa u odnosu na povredu LCA, a lečenje je dominantno neoperativno što ide u prilog znatno lakše povrede.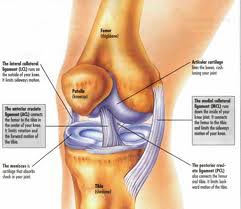
Kako nastaje povreda?
Ruptura LCP nastaje ili kao posledica direktnog udarca u proksimalni deo golenjače (tibia), ili kao posledica hiperekstenzije ili fleskije kolena.
Postavljanje dijagnoze
Dijagnoza je takođe klinička. Javlja se otok (hemartros). Fizikalnim pregledom se primećuje ulegnuće proksimalnog dela tibije kada je koleno u poziciji 90° fleksije. Test zadnje fioke je pozitivan. Dopunska dijagnostička metoda je NMR.
Lečenje i povratak na teren
U akutnoj fazi povrede primenjuje se RICE. Preporučuje se neoperativni tretman, sa intezivnim jačanjem kvadricepsa i postizanjem punog opsega pokreta u zglobu kolena. Povratak na teren moguć je nakon 3 do 12 nedelja od započinjanja fizikalne rehabilitacije.
Povreda unutrašnjeg (medijalnog) kolateralnog ligamenta (MCL)
Kako nastaje povreda?
Ligament je osetljiv na kontaktne i ne-kontaktne povrede pri dejstvu sile valgusa sa spoljnom rotacijom. Ruptura može biti parcijalna i potpuna. Povreda može biti udružena i sa oštećenjem medijalnog meniskusa.
Postavljanje dijagnoze
Dijagnoza se postavlja fizikalnim pregledom. Tipičan je bol pri palpaciji samog ligamenta, kod njegovog proksimalnog odnosno distalnog pripoja. Javlja se i otok kolena. Kao dodatne dijagnostičke metode koiste se tzv. valgus varus stres test, NMR i ultrazvuk.
Lečenje i povratak na teren
Kod izolovane povrede MCL lečenje je neoperativno. Primenjuje se RICE, imobilizacija i fizikalna terapija uz jačanje mišića kvadricepsa i zadnje lože. Povratak na teren moguć je nakon 6-12 nedelja.
Reference:
Milinković Z i sar. SPORTSKA MEDICINA u pitanjima i odgovorima (2010)
Micheli L. et all. Priručnik za klupske lekare (FIMS 2001)
